Arthrose dégénérative : comprendre l'évolution
Le terme "arthrose dégénérative" revient fréquemment dans les comptes rendus médicaux, les résultats d'imagerie et les échanges entre patients. Pourtant, derrière cette expression apparemment simple s...
Le terme "arthrose dégénérative" revient fréquemment dans les comptes rendus médicaux, les résultats d'imagerie et les échanges entre patients. Pourtant, derrière cette expression apparemment simple se cache une réalité complexe, celle d'une maladie articulaire progressive dont l'évolution obéit à des mécanismes biologiques précis. Contrairement à l'idée d'une usure passive et inéluctable du cartilage, l'arthrose dégénérative est un processus actif, dynamique, dans lequel l'ensemble des structures articulaires est impliqué. Comprendre cette évolution, c'est se donner les moyens d'agir à chaque stade pour ralentir la progression de la maladie et préserver sa qualité de vie. Ce guide médical détaillé vous explique tout ce que vous devez savoir sur l'arthrose dégénérative, de ses mécanismes fondamentaux à ses manifestations concrètes, en passant par les facteurs qui accélèrent ou freinent son évolution.
Arthrose dégénérative : de quoi parle-t-on exactement ?
L'arthrose dégénérative désigne le processus de détérioration progressive et chronique des articulations, principalement caractérisé par la dégradation du cartilage articulaire. Le qualificatif "dégénératif" souligne la nature évolutive de la pathologie : une fois enclenché, le processus tend à s'aggraver avec le temps si rien n'est fait pour le contrer. Pour bien comprendre les fondements de cette maladie, il est essentiel de consulter notre article complet sur l'arthrose et ses mécanismes généraux.
Il est important de distinguer l'arthrose dégénérative de l'arthrose dite "secondaire", qui survient à la suite d'un traumatisme identifiable, d'une malformation congénitale ou d'une maladie inflammatoire préexistante. L'arthrose dégénérative, parfois qualifiée de "primitive" ou "idiopathique", se développe sans cause unique clairement identifiable. Elle résulte plutôt de la conjonction de multiples facteurs : vieillissement cellulaire, contraintes mécaniques cumulées, prédispositions génétiques et perturbations métaboliques. Pour approfondir l'ensemble de ces facteurs déclenchants, notre article sur les causes de l'arthrose offre un panorama complet.
Une terminologie qui a évolué avec la science
Pendant des décennies, le terme "dégénératif" a contribué à véhiculer l'idée que l'arthrose était un phénomène purement mécanique et passif, une sorte d'usure inévitable comparable à celle d'un roulement à billes. Cette vision est aujourd'hui largement dépassée. La recherche a démontré que l'arthrose dégénérative implique des phénomènes inflammatoires de bas grade, des dysfonctionnements métaboliques des chondrocytes, des remaniements osseux actifs et des altérations de la membrane synoviale. Le terme "dégénératif" reste utilisé en pratique clinique, mais il doit être compris comme décrivant une évolution progressive plutôt qu'un simple phénomène d'usure.
Les sociétés savantes de rhumatologie privilégient désormais le concept de "maladie de l'articulation entière" (whole joint disease), soulignant que l'arthrose dégénérative ne se limite pas au cartilage mais affecte simultanément l'os sous-chondral, la membrane synoviale, les ligaments, les tendons et les muscles péri-articulaires. Cette vision globale a des implications thérapeutiques directes : la prise en charge ne peut se limiter à un seul tissu mais doit cibler l'ensemble des structures impliquées.
Les mécanismes biologiques de la dégénérescence articulaire
L'arthrose dégénérative repose sur un déséquilibre fondamental entre les processus de dégradation et de réparation du cartilage articulaire. Normalement, les chondrocytes maintiennent un équilibre dynamique : ils synthétisent en permanence de nouveaux composants matriciels (collagène de type II, aggrécanes, protéoglycanes) tout en éliminant les composants vieillis grâce à des enzymes protéolytiques. Dans l'arthrose dégénérative, ce fragile équilibre se rompt au profit de la dégradation.
Le rôle central des métalloprotéases matricielles
Les métalloprotéases matricielles (MMP), en particulier les MMP-1, MMP-3 et MMP-13, jouent un rôle déterminant dans la destruction du cartilage arthrosique. Ces enzymes, normalement produites en quantités contrôlées pour assurer le renouvellement physiologique de la matrice, sont surexprimées dans le cartilage arthrosique. La MMP-13, en particulier, possède une activité collagénolytique puissante qui dégrade le collagène de type II, la principale protéine structurale du cartilage. Parallèlement, les aggrécanases (ADAMTS-4 et ADAMTS-5) dégradent les protéoglycanes, privant le cartilage de sa capacité à retenir l'eau et à absorber les chocs.
Cette surproduction enzymatique est stimulée par des cytokines pro-inflammatoires, notamment l'interleukine-1 bêta (IL-1β) et le facteur de nécrose tumorale alpha (TNF-α). Ces médiateurs sont libérés à la fois par les chondrocytes stressés et par les cellules de la membrane synoviale enflammée, créant une boucle d'auto-amplification qui accélère la dégénérescence articulaire.
Le stress oxydatif et le vieillissement cellulaire
Le stress oxydatif constitue un autre mécanisme clé de l'arthrose dégénérative. Les chondrocytes vieillissants produisent des quantités accrues de radicaux libres (espèces réactives de l'oxygène), qui endommagent directement les composants de la matrice cartilagineuse et altèrent le fonctionnement cellulaire. Ce phénomène de sénescence des chondrocytes se traduit par une diminution de leur capacité de synthèse et une augmentation de leur production de facteurs cataboliques et pro-inflammatoires.
Le concept de "sécrétome sénescent" (SASP, Senescence-Associated Secretory Phenotype) s'applique pleinement aux chondrocytes arthrosiques : ces cellules vieillissantes ne se contentent pas de fonctionner moins bien, elles sécrètent activement des molécules qui détériorent leur environnement et accélèrent la dégénérescence des tissus voisins. Ce phénomène explique en partie pourquoi l'arthrose dégénérative tend à s'aggraver avec le temps.
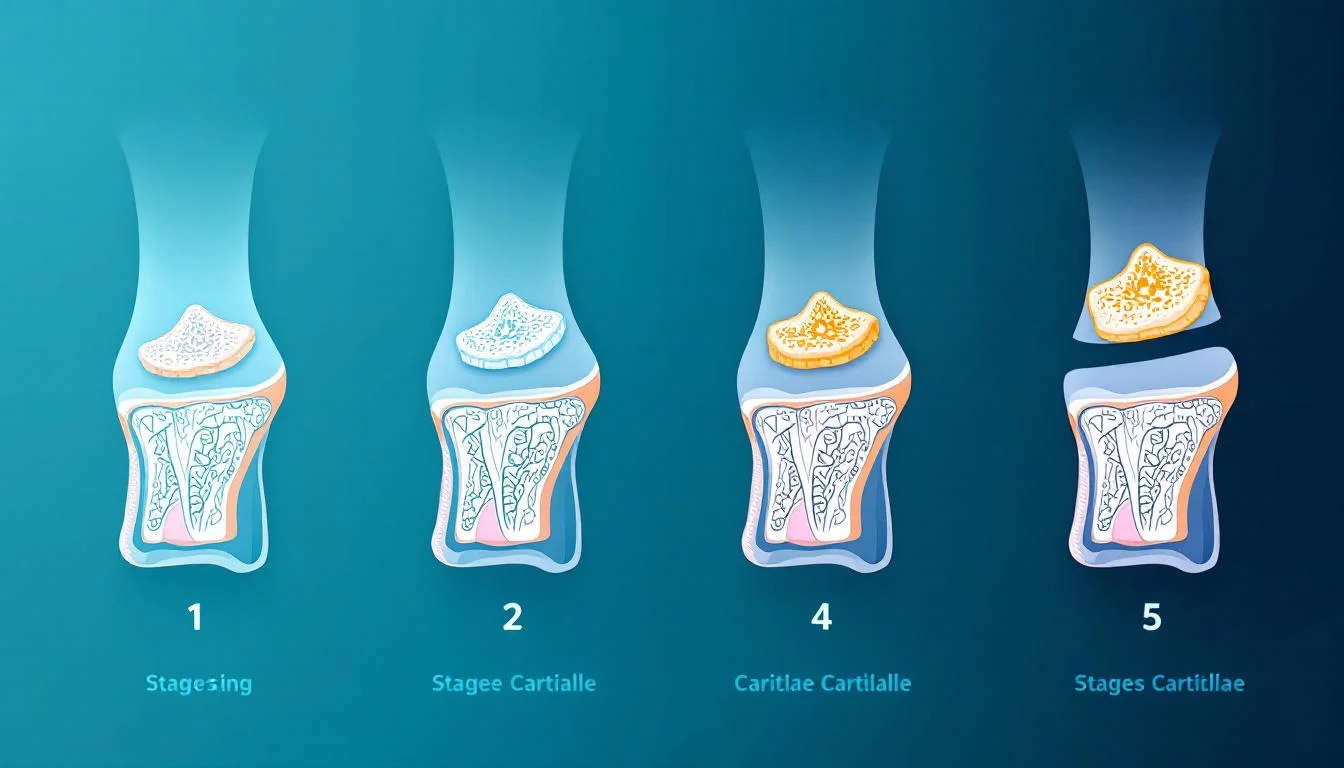
Les stades d'évolution de l'arthrose dégénérative
L'arthrose dégénérative évolue selon une progression qui peut être décrite en plusieurs stades, tant sur le plan clinique que radiologique. La classification la plus utilisée en pratique médicale est celle de Kellgren et Lawrence, établie à partir des radiographies standards. Pour savoir comment ces stades sont identifiés, consultez notre article sur le diagnostic de l'arthrose.
Stade 0 : l'articulation saine
Au stade 0, la radiographie est strictement normale. L'interligne articulaire est conservé, il n'y a aucun ostéophyte ni signe de remaniement osseux. Cliniquement, le patient ne ressent aucune douleur articulaire. Toutefois, il est important de souligner que des altérations moléculaires et cellulaires du cartilage peuvent déjà être en cours à ce stade, bien avant toute manifestation visible à l'imagerie conventionnelle. L'IRM de haute résolution et les biomarqueurs cartilagineux permettent parfois de détecter ces modifications précoces.
Stade 1 : l'arthrose dégénérative débutante
Le stade 1, dit "douteux", se caractérise par l'apparition de petits ostéophytes marginaux, souvent discrets, sans pincement significatif de l'interligne articulaire. Le cartilage commence à perdre son intégrité de surface, avec des zones de ramollissement (chondromalacie) et de fibrillation superficielle. Cliniquement, le patient peut ressentir une gêne occasionnelle après un effort prolongé, mais les symptômes restent minimes et intermittents. Beaucoup de personnes à ce stade ne consultent pas, attribuant ces sensations à la fatigue ou au vieillissement normal.
Stade 2 : l'arthrose dégénérative confirmée
Au stade 2, les signes radiologiques deviennent plus nets : les ostéophytes sont clairement visibles et un début de pincement de l'interligne articulaire est observé. Le cartilage présente des fissures plus profondes et une perte d'épaisseur localisée. Les symptômes de l'arthrose deviennent plus réguliers : douleurs mécaniques lors des activités, raideur matinale de courte durée (moins de 30 minutes), craquements articulaires. C'est souvent à ce stade que les patients consultent pour la première fois et que le diagnostic est posé.
Stade 3 : l'arthrose dégénérative modérée à sévère
Le stade 3 se caractérise par un pincement articulaire net, de multiples ostéophytes de taille modérée et un début de sclérose sous-chondrale. Le cartilage est significativement aminci, avec des zones d'érosion complète exposant l'os sous-jacent. Les douleurs deviennent quotidiennes et limitent les activités habituelles. Des épisodes de crise d'arthrose avec poussée inflammatoire peuvent survenir, entraînant gonflement articulaire, chaleur locale et douleur plus intense, y compris au repos et la nuit. La mobilité articulaire se réduit progressivement.
Stade 4 : l'arthrose dégénérative avancée
Au stade 4, le pincement articulaire est sévère, parfois avec un contact os-sur-os. Les ostéophytes sont volumineux, la sclérose sous-chondrale est marquée et des géodes (cavités intra-osseuses) peuvent être présentes. Les déformations articulaires deviennent visibles : genu varum ou genu valgum au genou, déformations des doigts, limitation majeure de la mobilité de la hanche. La douleur est quasi permanente et le retentissement fonctionnel considérable. C'est à ce stade avancé que la chirurgie de remplacement articulaire (prothèse) est le plus souvent envisagée. La question de l'impact global de la maladie sur la qualité et la durée de vie est alors légitime : notre article sur arthrose et espérance de vie aborde cette question en détail.
Les facteurs qui accélèrent la dégénérescence articulaire
L'évolution de l'arthrose dégénérative n'est pas linéaire ni identique d'un patient à l'autre. Certains facteurs, modifiables ou non, peuvent considérablement accélérer la progression de la maladie. Les identifier est essentiel pour mettre en place une stratégie de ralentissement efficace.
Le surpoids : un accélérateur majeur
Le surpoids et l'obésité constituent l'un des facteurs modifiables les plus puissants dans l'évolution de l'arthrose dégénérative. Chaque kilogramme de poids corporel excédentaire se traduit par une surcharge de 3 à 6 kilogrammes sur les articulations portantes comme le genou lors de la marche. Mais l'impact du surpoids ne se limite pas à la surcharge mécanique. Le tissu adipeux, en particulier la graisse viscérale, sécrète des adipokines pro-inflammatoires (leptine, résistine, visfatine) qui favorisent la dégradation du cartilage par voie systémique. Cela explique pourquoi le surpoids augmente aussi le risque d'arthrose des mains, des articulations qui ne supportent pourtant pas le poids du corps.
Les études épidémiologiques montrent qu'une perte de poids de 5 à 10 % chez un patient en surpoids peut réduire significativement la douleur arthrosique et ralentir la progression structurale de la maladie. Ce bénéfice est particulièrement net pour l'arthrose du genou, localisation où le surpoids joue le rôle le plus déterminant.
La sédentarité et les contraintes mécaniques inadaptées
Paradoxalement, tant l'excès que le manque d'activité physique peuvent accélérer l'arthrose dégénérative. La sédentarité entraîne un affaiblissement des muscles péri-articulaires, qui ne remplissent plus leur rôle de stabilisateurs et d'amortisseurs. L'articulation, moins bien protégée, subit des contraintes anormales qui favorisent la dégradation du cartilage. À l'inverse, certaines activités sportives à fort impact répétitif (course sur terrain dur, sports de pivot avec sauts) ou certains métiers impliquant des postures contraignantes (accroupissement prolongé, port de charges lourdes) exercent des microtraumatismes répétés sur le cartilage. La pratique d'un sport adapté à l'arthrose est donc un élément clé de la prise en charge.
L'instabilité articulaire et les séquelles traumatiques
Un traumatisme articulaire antérieur (fracture articulaire, rupture des ligaments croisés du genou, lésion méniscale) constitue un facteur de risque majeur d'arthrose dégénérative secondaire. La rupture du ligament croisé antérieur, par exemple, multiplie par 5 à 10 le risque de développer une gonarthrose dans les 15 à 20 ans suivant le traumatisme, même après reconstruction chirurgicale. L'instabilité résiduelle modifie la répartition des contraintes au sein de l'articulation, surchargeant certaines zones du cartilage qui se dégradent prématurément.
Les facteurs génétiques et hormonaux
La composante génétique de l'arthrose dégénérative est désormais bien documentée. Des études sur des jumeaux ont montré que l'hérédité explique 40 à 65 % de la susceptibilité à développer une arthrose, selon la localisation articulaire. Plusieurs gènes impliqués dans la synthèse du collagène, le métabolisme des protéoglycanes et la régulation de l'inflammation ont été identifiés comme facteurs de prédisposition. Le facteur hormonal joue également un rôle significatif : la prévalence de l'arthrose dégénérative augmente nettement chez les femmes après la ménopause, suggérant un effet protecteur des oestrogènes sur le cartilage articulaire. La chute hormonale qui accompagne la ménopause pourrait accélérer la dégénérescence cartilagineuse en réduisant la synthèse de collagène et de protéoglycanes.
Arthrose dégénérative selon les localisations : des évolutions différentes
L'arthrose dégénérative ne progresse pas de la même manière selon l'articulation touchée. Chaque localisation possède ses particularités anatomiques, ses contraintes mécaniques spécifiques et son profil évolutif propre.
L'arthrose dégénérative du genou
La gonarthrose est la localisation la plus fréquente et la plus étudiée de l'arthrose dégénérative. Elle touche préférentiellement le compartiment fémoro-tibial interne (60 % des cas), en raison de la répartition asymétrique des charges sur le genou. L'évolution est souvent lente mais inexorable en l'absence de prise en charge. Les premiers signes sont une douleur à la descente des escaliers et une raideur matinale brève. Progressivement, le périmètre de marche se réduit, les déformations axiales apparaissent et l'instabilité articulaire s'installe. La vitesse de progression est très variable : certains patients restent stables pendant des années, tandis que d'autres connaissent une dégradation rapide en quelques mois.
L'arthrose dégénérative de la hanche
L'arthrose de la hanche, ou coxarthrose, est souvent diagnostiquée plus tardivement que la gonarthrose car ses premiers symptômes (douleur à l'aine irradiant vers la cuisse) peuvent être attribués à d'autres pathologies. L'évolution de la coxarthrose dégénérative est généralement progressive, avec une réduction graduelle de l'amplitude articulaire. La rotation interne est habituellement la première direction de mouvement touchée, suivie de l'extension et de l'abduction. À un stade avancé, la boiterie devient permanente et le recours à la prothèse totale de hanche s'impose souvent comme la solution la plus efficace pour restaurer la fonction et supprimer la douleur.
L'arthrose dégénérative du rachis
L'arthrose cervicale (cervicarthrose) et l'arthrose lombaire (lombarthrose) sont des formes extrêmement fréquentes d'arthrose dégénérative, touchant respectivement les articulations interapophysaires postérieures et les disques intervertébraux. La cervicarthrose peut se manifester par des douleurs cervicales chroniques, des céphalées occipitales et, dans les formes sévères, une compression des racines nerveuses (névralgie cervico-brachiale) ou de la moelle épinière (myélopathie cervicarthrosique). La lombarthrose est l'une des principales causes de lombalgie chronique chez les personnes de plus de 50 ans et peut entraîner un rétrécissement du canal lombaire (canal lombaire étroit) responsable de douleurs et de faiblesse dans les jambes lors de la marche.
Diagnostic de l'arthrose dégénérative : comment évaluer la progression
L'évaluation précise du stade évolutif de l'arthrose dégénérative repose sur la combinaison de l'examen clinique, de l'imagerie médicale et, de plus en plus, de biomarqueurs biologiques. Le diagnostic de l'arthrose ne se limite pas à confirmer l'existence de la maladie : il vise à caractériser son stade, sa vitesse de progression et son retentissement fonctionnel pour guider au mieux la prise en charge.
La radiographie standard : l'examen de référence
La radiographie standard reste l'examen de première intention pour évaluer l'arthrose dégénérative. Elle permet de visualiser les quatre signes radiologiques cardinaux : le pincement de l'interligne articulaire (reflet indirect de la perte de cartilage), les ostéophytes (excroissances osseuses marginales), la sclérose sous-chondrale (densification de l'os sous le cartilage) et les géodes (cavités intra-osseuses). La classification de Kellgren et Lawrence, graduée de 0 à 4, permet de standardiser l'évaluation du stade radiologique. Toutefois, il est essentiel de garder à l'esprit qu'il existe une discordance fréquente entre les lésions radiologiques et les symptômes ressentis : certains patients présentant une arthrose radiologique sévère souffrent peu, tandis que d'autres avec des lésions modestes ont des douleurs intenses.
L'IRM : une vision plus complète des lésions
L'imagerie par résonance magnétique (IRM) offre une évaluation beaucoup plus complète de l'arthrose dégénérative que la radiographie. Elle permet de visualiser directement le cartilage, de détecter les lésions méniscales et ligamentaires associées, d'identifier l'oedème de l'os sous-chondral (bone marrow lesions), qui est un marqueur de douleur et de progression rapide, et d'évaluer l'état de la membrane synoviale. L'IRM est particulièrement utile pour détecter les stades précoces de l'arthrose dégénérative, lorsque la radiographie est encore normale ou douteuse, et pour identifier les patients à risque de progression rapide.
Les biomarqueurs : l'avenir du suivi de l'arthrose
La recherche sur les biomarqueurs de l'arthrose dégénérative connaît des avancées majeures. Plusieurs molécules mesurables dans le sang, les urines ou le liquide synovial reflètent l'activité des processus de dégradation et de réparation du cartilage. Le CTX-II (C-terminal telopeptide of type II collagen) et le COMP (Cartilage Oligomeric Matrix Protein) sont parmi les biomarqueurs les plus étudiés. Ils permettent d'évaluer en temps réel la vitesse de dégradation du cartilage, indépendamment des modifications radiologiques qui, elles, surviennent avec un décalage de plusieurs mois à plusieurs années. Ces biomarqueurs, encore principalement utilisés en recherche, pourraient à terme révolutionner le suivi de l'arthrose dégénérative en permettant un monitoring continu et personnalisé de la maladie.
Ralentir l'évolution de l'arthrose dégénérative : les stratégies validées
Si l'arthrose dégénérative reste à ce jour une maladie sans traitement curatif définitif, de nombreuses stratégies ont prouvé leur efficacité pour ralentir la progression structurale, soulager les symptômes et maintenir la fonction articulaire. La prise en charge optimale repose sur une combinaison d'approches non pharmacologiques et pharmacologiques, détaillées dans notre guide complet sur le traitement de l'arthrose.
L'exercice physique : le traitement de première ligne
L'exercice physique adapté constitue la pierre angulaire de la prise en charge de l'arthrose dégénérative, toutes localisations confondues. Ses bénéfices sont multiples et solidement documentés par la recherche scientifique. Le renforcement musculaire améliore la stabilité articulaire et réduit les contraintes sur le cartilage. Les exercices d'amplitude articulaire maintiennent la mobilité et préviennent l'enraidissement. L'activité aérobie modérée (marche, natation, vélo) améliore l'endurance, favorise la perte de poids et exerce un effet anti-inflammatoire systémique. Une pratique régulière, idéalement 150 minutes par semaine d'activité modérée, est recommandée par toutes les sociétés savantes. Pour en savoir plus sur les activités recommandées, consultez notre article dédié au sport et arthrose.
La gestion du poids corporel
La perte de poids chez les patients en surpoids ou obèses est l'une des interventions les plus efficaces pour ralentir la progression de l'arthrose dégénérative des membres inférieurs. L'étude IDEA (Intensive Diet and Exercise for Arthritis) a démontré qu'une perte de poids supérieure à 10 % du poids initial entraîne une réduction significative des marqueurs inflammatoires, une amélioration de la douleur et de la fonction, et un ralentissement de la perte de cartilage mesurée en IRM. La combinaison d'un régime alimentaire adapté et d'un programme d'exercice physique produit de meilleurs résultats que chacune de ces approches isolément. La relation entre arthrose et surpoids est l'un des leviers d'action les plus accessibles pour les patients.
Les traitements pharmacologiques et les injections
Le paracétamol reste l'antalgique de première intention pour les douleurs légères à modérées de l'arthrose dégénérative, bien que son efficacité soit modeste. Les anti-inflammatoires non stéroïdiens (AINS), par voie orale ou topique, sont plus efficaces sur la douleur et l'inflammation mais doivent être utilisés avec prudence en raison de leurs effets indésirables digestifs, cardiovasculaires et rénaux. Les injections intra-articulaires de corticoïdes procurent un soulagement rapide lors des poussées inflammatoires, tandis que la viscosupplémentation (injection d'acide hyaluronique) vise à restaurer les propriétés mécaniques du liquide synovial. Les injections de plasma riche en plaquettes (PRP) font l'objet de recherches prometteuses mais leur place exacte dans l'arsenal thérapeutique reste à définir.
La prévention comme stratégie de fond
Au-delà du traitement des symptômes, la prévention de l'arthrose représente un enjeu majeur de santé publique. Prévenir l'arthrose dégénérative ou en ralentir l'apparition passe par le maintien d'un poids santé, la pratique régulière d'une activité physique adaptée, la protection des articulations lors des activités à risque, la prise en charge précoce des traumatismes articulaires et la correction des désaxations ou instabilités articulaires. Chez les personnes à risque (antécédents familiaux, surpoids, ancien traumatisme articulaire), un suivi médical régulier permet de détecter précocement les premiers signes de dégénérescence articulaire et d'intervenir avant que les lésions ne deviennent irréversibles.
Les perspectives thérapeutiques dans l'arthrose dégénérative
La recherche sur l'arthrose dégénérative est en pleine effervescence, et plusieurs pistes thérapeutiques innovantes pourraient transformer la prise en charge de cette maladie dans les années à venir.
La thérapie cellulaire et les cellules souches
L'injection intra-articulaire de cellules souches mésenchymateuses, prélevées dans la moelle osseuse ou le tissu adipeux du patient, fait l'objet d'essais cliniques de plus en plus nombreux. L'objectif est double : stimuler la régénération du cartilage endommagé et moduler l'environnement inflammatoire de l'articulation arthrosique. Les résultats préliminaires sont encourageants, avec une amélioration de la douleur et de la fonction chez une proportion significative de patients. Toutefois, la régénération d'un cartilage de qualité comparable au cartilage natif reste un défi majeur, et les protocoles optimaux (type de cellules, nombre d'injections, préparation) ne sont pas encore standardisés.
Les thérapies biologiques ciblées
Inspirées des succès obtenus dans le traitement de la polyarthrite rhumatoïde, des thérapies biologiques ciblant spécifiquement les médiateurs impliqués dans l'arthrose dégénérative sont en cours de développement. Les inhibiteurs de l'interleukine-1, les anticorps anti-NGF (Nerve Growth Factor, pour le contrôle de la douleur) et les modulateurs de la voie Wnt (impliquée dans le métabolisme osseux et cartilagineux) représentent des approches prometteuses. Le développement de biothérapies locales, administrées directement dans l'articulation, pourrait permettre de maximiser l'efficacité tout en minimisant les effets systémiques indésirables.
L'ingénierie tissulaire et les biomatériaux
L'ingénierie tissulaire vise à créer des substituts cartilagineux en laboratoire, à partir de cellules du patient ensemencées sur des matrices biocompatibles (scaffolds). Ces constructions biologiques pourraient un jour être implantées dans les zones d'érosion cartilagineuse pour restaurer la surface articulaire. Les progrès de la bio-impression 3D ouvrent des perspectives fascinantes pour fabriquer des implants cartilagineux sur mesure, reproduisant fidèlement l'architecture et les propriétés mécaniques du cartilage natif. Ces technologies, encore au stade expérimental, pourraient à terme offrir une alternative à la prothèse articulaire pour les patients atteints d'arthrose dégénérative avancée.
Vivre avec une arthrose dégénérative au quotidien
L'arthrose dégénérative est une maladie chronique qui nécessite une adaptation du mode de vie et une implication active du patient dans sa prise en charge. Au-delà des traitements médicaux, plusieurs stratégies pratiques permettent de mieux vivre au quotidien avec cette pathologie.
L'éducation thérapeutique : comprendre pour mieux agir
Les programmes d'éducation thérapeutique du patient (ETP) ont démontré leur efficacité dans l'arthrose dégénérative. Ils permettent au patient de comprendre sa maladie, d'acquérir les compétences nécessaires pour gérer les poussées douloureuses, d'adopter les bons gestes de protection articulaire et d'intégrer l'activité physique dans son quotidien de manière durable. Les patients éduqués ont une meilleure observance thérapeutique, une douleur mieux contrôlée et un moindre recours aux soins d'urgence.
Les aides techniques et l'ergonomie
L'utilisation d'aides techniques adaptées permet de réduire les contraintes sur les articulations atteintes d'arthrose dégénérative. Les orthèses de genou (genouillères stabilisatrices, orthèses de décharge), les semelles orthopédiques, les cannes de marche et les aménagements ergonomiques du domicile et du poste de travail font partie de l'arsenal thérapeutique. La kinésithérapie joue un rôle central dans l'apprentissage des gestes de protection articulaire et dans la mise en place d'un programme de rééducation individualisé.
La dimension psychologique
L'impact psychologique de l'arthrose dégénérative ne doit pas être sous-estimé. La douleur chronique, la limitation progressive des activités et la perte d'autonomie peuvent entraîner anxiété, dépression et isolement social. Or, la détresse psychologique amplifie la perception douloureuse et réduit la motivation à maintenir une activité physique régulière, créant un cercle vicieux délétère. La prise en charge psychologique, qu'il s'agisse de thérapie cognitivo-comportementale, de techniques de relaxation ou de groupes de soutien entre patients, fait partie intégrante d'une prise en charge globale et efficace de l'arthrose dégénérative.