Qu'est-ce que l'arthrose : définition et mécanisme
Chaque jour, des millions de personnes ressentent une raideur matinale, une douleur sourde au genou en montant les escaliers ou une gêne persistante dans les doigts. Derrière ces signaux du quotidien ...

Chaque jour, des millions de personnes ressentent une raideur matinale, une douleur sourde au genou en montant les escaliers ou une gêne persistante dans les doigts. Derrière ces signaux du quotidien se cache souvent une même pathologie : l'arthrose. Pourtant, malgré sa fréquence, cette maladie articulaire reste mal comprise par le grand public. Usure normale liée à l'âge ? Simple fatalité ? La réalité est bien plus nuancée. Comprendre ce qui se passe réellement à l'intérieur de vos articulations, c'est le premier pas pour mieux vivre avec cette affection et agir efficacement contre sa progression. Décryptage complet d'une maladie qui touche plus de 10 millions de Français.
Arthrose : définition d'une maladie articulaire chronique
L'arthrose est une maladie chronique des articulations caractérisée par la dégradation progressive du cartilage articulaire. Contrairement à une idée reçue tenace, il ne s'agit pas d'une simple usure mécanique : l'arthrose est une véritable pathologie impliquant l'ensemble des tissus de l'articulation. Le cartilage, l'os situé juste en dessous (appelé os sous-chondral), la membrane synoviale, les ligaments et même les muscles environnants sont concernés.
En France, l'arthrose représente la maladie articulaire la plus fréquente. Elle touche environ 65 % des personnes de plus de 65 ans et près de 80 % des plus de 80 ans. Mais elle n'épargne pas les plus jeunes : certaines formes peuvent apparaître dès 40 ans, voire plus tôt en cas de traumatisme articulaire ou de prédisposition génétique. Il est important de distinguer l'arthrose d'autres pathologies articulaires, notamment l'arthrite. Pour bien comprendre cette distinction, consultez notre article sur la différence entre arthrose et arthrite.
Une maladie, pas un simple vieillissement
Pendant longtemps, la médecine a considéré l'arthrose comme une conséquence inévitable du vieillissement. On parlait de « rhumatisme dégénératif » comme s'il s'agissait d'un processus normal et irréversible. Les recherches des dernières décennies ont profondément modifié cette vision. L'arthrose est désormais reconnue comme une maladie à part entière, avec des mécanismes biologiques spécifiques, des facteurs de risque identifiables et des possibilités réelles de prise en charge.
Cette distinction est essentielle : si l'arthrose était un simple vieillissement du cartilage, toutes les personnes âgées en souffriraient de manière identique, ce qui n'est pas le cas. Certaines personnes de 80 ans conservent des articulations en excellent état, tandis que d'autres développent une arthrose dégénérative sévère dès la cinquantaine. Cette variabilité confirme que des facteurs multiples entrent en jeu, bien au-delà du simple passage du temps.
Le cartilage articulaire : un tissu au rôle central
Pour comprendre l'arthrose, il faut d'abord comprendre le cartilage. Ce tissu conjonctif recouvre les extrémités osseuses au niveau des articulations mobiles. Lisse, ferme et légèrement élastique, il remplit deux fonctions essentielles : permettre le glissement des surfaces osseuses l'une contre l'autre avec un minimum de friction, et absorber les chocs mécaniques transmis à l'articulation lors des mouvements et de la mise en charge.
Composition et structure du cartilage
Le cartilage articulaire, dit cartilage hyalin, possède une composition remarquable. Il est constitué d'eau (65 à 80 % de son poids), de collagène de type II qui forme un réseau fibrillaire solide, de protéoglycanes qui retiennent l'eau et confèrent au cartilage ses propriétés d'amortisseur, et de chondrocytes, les cellules spécialisées responsables du renouvellement de la matrice cartilagineuse.
Les chondrocytes ne représentent qu'environ 1 à 5 % du volume total du cartilage, mais leur rôle est déterminant. Ce sont eux qui synthétisent les composants de la matrice (collagène, protéoglycanes) et qui régulent le fragile équilibre entre production et dégradation du tissu cartilagineux. Lorsque cet équilibre est rompu, le processus arthrosique s'enclenche.
Un tissu sans vascularisation : un handicap majeur
Le cartilage possède une particularité qui le rend vulnérable : il n'est ni vascularisé, ni innervé. Il ne contient aucun vaisseau sanguin et aucun nerf. Sa nutrition se fait exclusivement par imbibition, c'est-à-dire par diffusion des nutriments contenus dans le liquide synovial qui baigne l'articulation. Cette absence de vascularisation explique pourquoi le cartilage se répare très mal : contrairement à la peau ou à l'os, il ne peut pas compter sur un apport sanguin pour mobiliser des cellules réparatrices. Une fois endommagé, le cartilage a des capacités de régénération extrêmement limitées.
Le mécanisme de l'arthrose étape par étape
L'arthrose ne survient pas du jour au lendemain. Elle résulte d'un processus progressif qui se déroule sur des mois, des années, voire des décennies. Ce mécanisme fait intervenir une cascade de réactions biologiques complexes, bien loin de la simple « usure » mécanique souvent évoquée.
Phase initiale : le déséquilibre du cartilage
Le cartilage sain se renouvelle en permanence grâce à un équilibre délicat entre la synthèse de nouveaux composants (collagène, protéoglycanes) et la dégradation des composants vieillis par des enzymes spécifiques, notamment les métalloprotéases matricielles (MMP). Dans l'arthrose, cet équilibre se rompt : la dégradation l'emporte sur la synthèse. Les chondrocytes, soumis à un stress mécanique ou biochimique, commencent à produire en excès des enzymes destructrices tout en réduisant leur production de matrice.
À ce stade, les modifications sont microscopiques et totalement asymptomatiques. Le cartilage perd progressivement sa teneur en protéoglycanes, ce qui diminue sa capacité à retenir l'eau. Il devient moins résistant aux contraintes mécaniques et plus vulnérable aux micro-lésions. Les symptômes de l'arthrose n'apparaissent généralement que bien plus tard, lorsque les dégâts sont déjà significatifs.
Phase de progression : fissuration et érosion
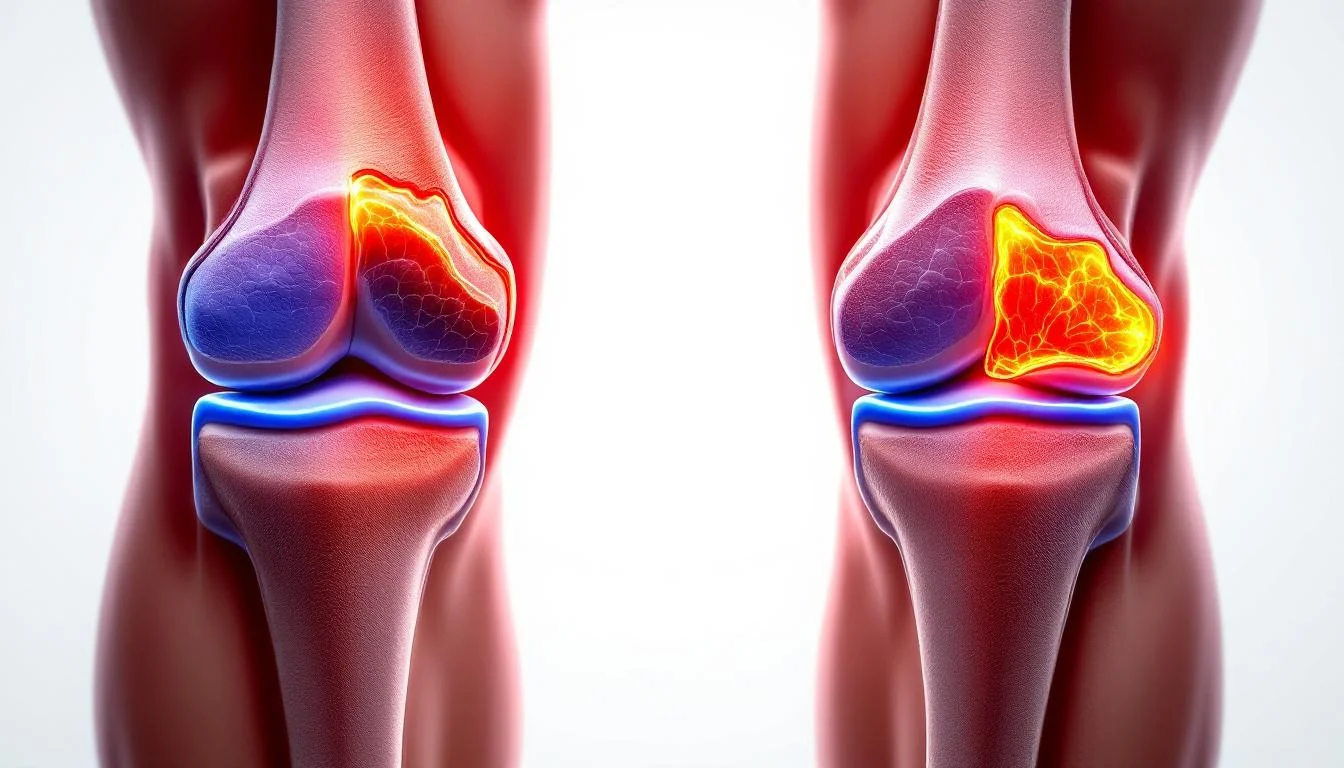
Lorsque la dégradation se poursuit, des fissures apparaissent à la surface du cartilage. D'abord superficielles, elles s'approfondissent progressivement pour atteindre les couches profondes du tissu. Le cartilage perd de son épaisseur, sa surface autrefois lisse devient irrégulière et rugueuse. Ce phénomène est appelé fibrillation cartilagineuse.
Les fragments de cartilage dégradé se détachent et tombent dans le liquide synovial. Ces débris cartilagineux vont déclencher une réaction inflammatoire de la membrane synoviale, appelée synovite. Cette inflammation, bien que différente de l'inflammation auto-immune observée dans la polyarthrite rhumatoïde, joue un rôle majeur dans l'aggravation de l'arthrose. La membrane synoviale enflammée libère à son tour des médiateurs inflammatoires (cytokines, prostaglandines) qui accélèrent la destruction du cartilage. Un véritable cercle vicieux s'installe.
Phase avancée : atteinte de l'os sous-chondral
Lorsque le cartilage est sévèrement aminci ou a disparu par endroits, l'os sous-chondral se retrouve exposé. Privé de sa protection naturelle, il subit directement les contraintes mécaniques et réagit de plusieurs façons. L'os se densifie en surface (phénomène de sclérose sous-chondrale) pour tenter de compenser la perte de cartilage. Des excroissances osseuses, appelées ostéophytes, se forment sur les bords de l'articulation. Des cavités, appelées géodes, peuvent apparaître dans l'os.
C'est souvent à ce stade que les douleurs deviennent plus marquées, car l'os sous-chondral, contrairement au cartilage, est richement innervé. Les patients décrivent alors une douleur mécanique caractéristique, déclenchée par l'effort et calmée par le repos. Lors de poussées inflammatoires, on parle de crise d'arthrose, avec un gonflement articulaire, une douleur plus intense, parfois même nocturne.
Les articulations les plus touchées par l'arthrose
L'arthrose peut théoriquement affecter n'importe quelle articulation du corps, mais elle se développe préférentiellement dans certaines localisations soumises à des contraintes mécaniques importantes ou présentant des particularités anatomiques favorisantes.
L'arthrose du genou (gonarthrose)
Le genou est l'une des articulations les plus fréquemment touchées. La gonarthrose concerne le compartiment interne du genou dans la majorité des cas, mais elle peut aussi atteindre le compartiment externe ou l'articulation entre la rotule et le fémur (arthrose fémoro-patellaire). Le genou supporte le poids du corps à chaque pas et absorbe des contraintes considérables lors de la marche, de la montée d'escaliers ou de la station debout prolongée. Les personnes en situation de surpoids sont particulièrement exposées, chaque kilogramme excédentaire multipliant les forces exercées sur le genou.
L'arthrose de la hanche (coxarthrose)
L'arthrose de la hanche, ou coxarthrose, est une localisation fréquente et souvent invalidante. L'articulation de la hanche est une articulation portante qui supporte l'ensemble du poids du tronc. Elle peut être le siège d'une arthrose primitive (sans cause identifiée) ou secondaire à une malformation (dysplasie de hanche, protrusion acétabulaire) ou à une nécrose de la tête fémorale.
L'arthrose des mains
L'arthrose des mains touche préférentiellement les articulations des doigts. Les nodosités de Heberden (dernières phalanges) et de Bouchard (phalanges intermédiaires) sont des déformations caractéristiques liées à la formation d'ostéophytes. L'arthrose de la base du pouce, appelée rhizarthrose, est particulièrement gênante car elle compromet la pince pouce-index, un geste essentiel dans la vie quotidienne. Cette localisation touche plus souvent les femmes, notamment après la ménopause.
L'arthrose du rachis
La colonne vertébrale n'est pas épargnée par l'arthrose. L'arthrose cervicale (cervicarthrose) est extrêmement fréquente après 50 ans et touche les petites articulations postérieures des vertèbres cervicales. Elle peut provoquer des douleurs cervicales, des maux de tête et parfois une compression des racines nerveuses. L'arthrose lombaire (lombarthrose) est également très répandue et constitue l'une des principales causes de lombalgie chronique chez les personnes de plus de 50 ans.
Les facteurs de risque de l'arthrose
L'arthrose résulte de l'interaction entre plusieurs facteurs de risque, certains non modifiables, d'autres sur lesquels il est possible d'agir. Connaître ces facteurs permet de mieux comprendre pourquoi la maladie se développe et, surtout, d'identifier des leviers de prévention.
L'âge et le sexe
L'âge reste le facteur de risque le plus puissant. La fréquence de l'arthrose augmente de manière quasi exponentielle après 50 ans. Avec le temps, le cartilage accumule les micro-lésions, les chondrocytes perdent en efficacité et les mécanismes de réparation deviennent moins performants. Le sexe joue également un rôle : avant 50 ans, l'arthrose est légèrement plus fréquente chez l'homme, mais après 50 ans, la tendance s'inverse nettement. Les femmes sont davantage touchées, en particulier pour l'arthrose des mains et des genoux. L'influence hormonale, notamment la chute des oestrogènes à la ménopause, est fortement suspectée.
Le surpoids et l'obésité
L'excès de poids constitue un facteur de risque majeur et modifiable. La surcharge pondérale augmente les contraintes mécaniques exercées sur les articulations portantes (genoux, hanches, rachis lombaire). Mais le lien entre surpoids et arthrose n'est pas uniquement mécanique : les personnes obèses développent aussi plus fréquemment une arthrose des mains, une articulation qui ne supporte pas le poids du corps. Le tissu adipeux produit des adipokines, des molécules pro-inflammatoires qui contribuent à la dégradation du cartilage. L'arthrose liée au surpoids est un sujet important que nous développons dans notre article dédié à l'arthrose et le surpoids.
L'hérédité et la génétique
La composante génétique de l'arthrose est bien établie. Des études sur les jumeaux ont montré que l'hérédité explique entre 40 et 65 % du risque d'arthrose, selon la localisation. Plusieurs gènes impliqués dans la synthèse du collagène, le métabolisme du cartilage ou la réponse inflammatoire ont été identifiés. Avoir un parent atteint d'arthrose augmente significativement le risque de développer soi-même la maladie, en particulier pour l'arthrose des mains et des genoux.
Les traumatismes et les sollicitations mécaniques
Les antécédents de traumatisme articulaire (fracture articulaire, entorse grave, lésion méniscale, rupture de ligament croisé) augmentent considérablement le risque d'arthrose dans l'articulation concernée, parfois des années ou des décennies après le traumatisme initial. Certaines activités professionnelles impliquant des gestes répétitifs, le port de charges lourdes, les positions accroupies ou agenouillées prolongées sont également des facteurs de risque reconnus. La pratique sportive intensive, notamment dans les sports à impact (football, rugby, course à pied à très haut volume), peut favoriser l'arthrose, bien que l'activité physique modérée soit au contraire protectrice.
Le rôle de l'inflammation dans l'arthrose
Pendant longtemps, l'arthrose a été présentée comme une maladie purement mécanique et dégénérative, par opposition aux rhumatismes inflammatoires comme la polyarthrite rhumatoïde. Cette vision est aujourd'hui dépassée. La composante inflammatoire de l'arthrose est désormais reconnue comme un élément central de la maladie, même si cette inflammation reste d'intensité moindre que dans les maladies auto-immunes.
La synovite : l'inflammation de la membrane synoviale
La membrane synoviale tapisse l'intérieur de la capsule articulaire et produit le liquide synovial qui lubrifie et nourrit le cartilage. Dans l'arthrose, les débris de cartilage dégradé, en tombant dans le liquide articulaire, provoquent une irritation de cette membrane. Celle-ci réagit en s'épaississant et en produisant des médiateurs inflammatoires : interleukine-1 (IL-1), TNF-alpha, prostaglandines, entre autres. Ces molécules amplifient la destruction du cartilage et entretiennent la douleur.
Cliniquement, la synovite se manifeste par un gonflement de l'articulation (épanchement articulaire), une chaleur locale et une augmentation de la douleur. Elle est responsable des poussées inflammatoires qui ponctuent l'évolution de l'arthrose. Pour comprendre en détail ces épisodes aigus, nous vous invitons à lire notre article sur la crise d'arthrose.
L'inflammation de bas grade : un phénomène systémique
Au-delà de l'inflammation locale, l'arthrose s'inscrit fréquemment dans un contexte d'inflammation chronique de bas grade. Ce phénomène, lié au vieillissement (on parle d'inflammaging), au surpoids, à une alimentation déséquilibrée ou à la sédentarité, crée un terrain biologique favorable au développement et à l'aggravation de l'arthrose. C'est l'une des raisons pour lesquelles l'alimentation joue un rôle important dans la gestion de cette maladie. Découvrez quels sont les aliments à éviter en cas d'arthrose.
Comment l'arthrose est-elle diagnostiquée ?
Le diagnostic de l'arthrose repose sur un faisceau d'arguments cliniques et radiologiques. Il n'existe pas de marqueur sanguin spécifique de l'arthrose, contrairement à certains rhumatismes inflammatoires. Le médecin s'appuie donc sur l'interrogatoire du patient, l'examen clinique et l'imagerie pour poser le diagnostic.
L'examen clinique
L'interrogatoire recherche les caractéristiques typiques de la douleur arthrosique : une douleur de type mécanique, aggravée par l'effort et soulagée par le repos, accompagnée d'un dérouillage matinal de courte durée (moins de 30 minutes, contrairement aux rhumatismes inflammatoires où il dépasse souvent une heure). Le médecin évalue la mobilité articulaire, recherche un éventuel épanchement, des déformations (nodosités, genu varum ou valgum), des craquements articulaires et une limitation fonctionnelle.
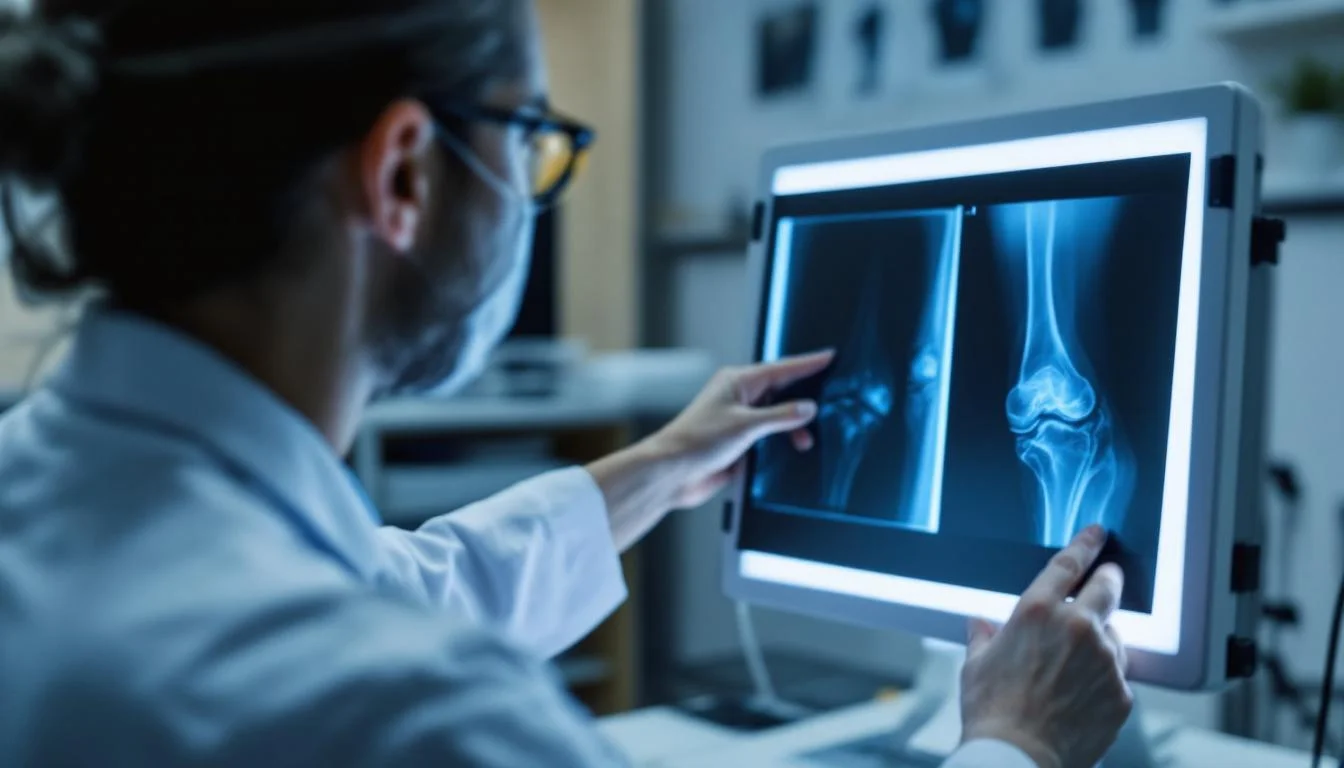
La radiographie : l'examen de référence
La radiographie standard reste l'examen clé pour confirmer le diagnostic d'arthrose. Elle met en évidence quatre signes caractéristiques : le pincement de l'interligne articulaire (qui traduit la perte d'épaisseur du cartilage), la sclérose de l'os sous-chondral (densification de l'os), les ostéophytes (excroissances osseuses) et les géodes sous-chondrales (cavités dans l'os). Il est important de noter que la sévérité des lésions radiologiques ne correspond pas toujours à l'intensité des symptômes : certains patients présentent une arthrose radiologique marquée avec peu de douleur, et inversement.
Les examens complémentaires
Dans certains cas, d'autres examens peuvent être utiles. L'IRM permet de visualiser le cartilage, les ménisques, les ligaments et la membrane synoviale avec une précision supérieure à la radiographie. Elle est particulièrement utile pour détecter les stades précoces de la maladie. L'échographie articulaire peut mettre en évidence un épanchement ou une synovite. Les analyses de sang ne montrent pas d'anomalie spécifique dans l'arthrose (pas de syndrome inflammatoire biologique marqué, pas de facteur rhumatoïde), mais elles permettent d'écarter d'autres diagnostics.
Évolution et stades de l'arthrose
L'arthrose est une maladie chronique dont l'évolution est variable d'un individu à l'autre et d'une articulation à l'autre. Contrairement à ce que l'on pourrait penser, l'aggravation n'est pas linéaire ni inéluctable. La maladie évolue souvent par poussées, entrecoupées de périodes d'accalmie.
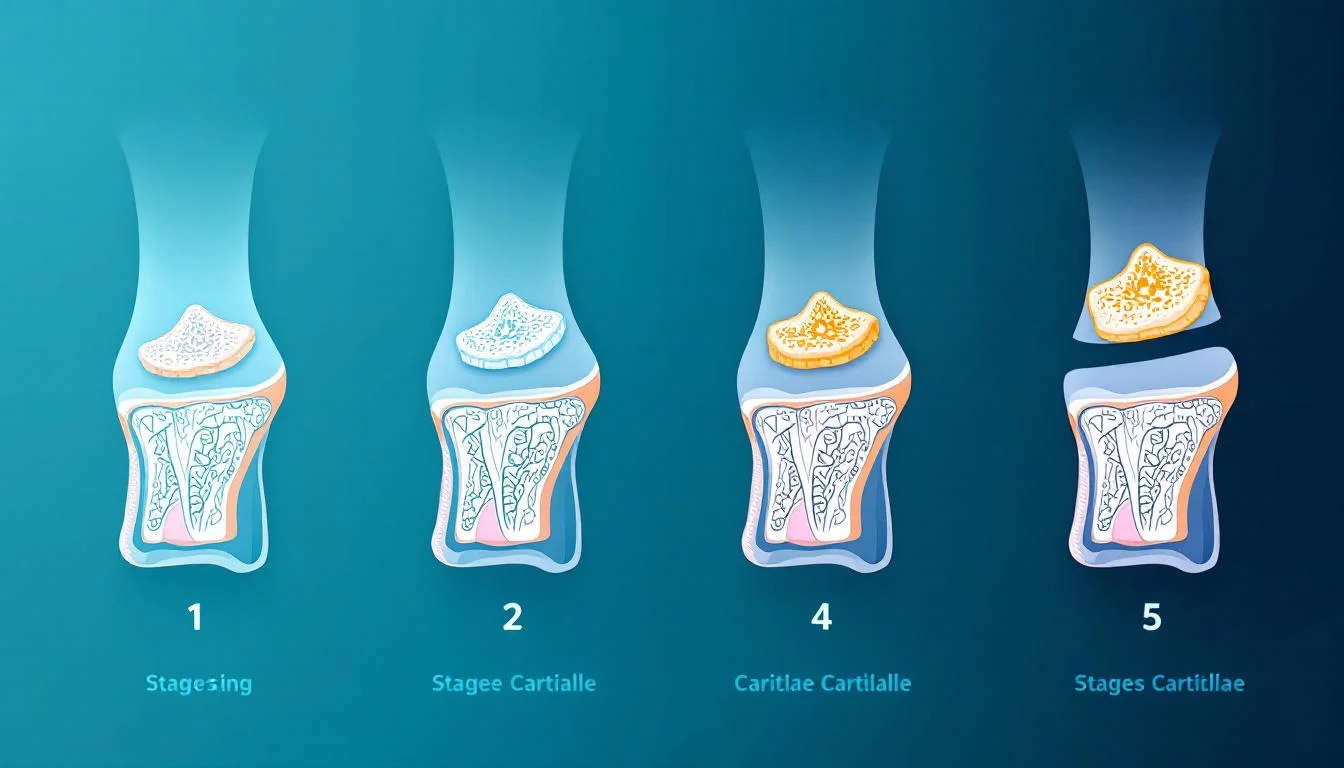
Les différents stades radiologiques
La classification de Kellgren et Lawrence, établie dans les années 1950 et toujours utilisée, distingue quatre stades radiologiques. Le stade 1 correspond à un pincement articulaire minime avec un possible ostéophyte isolé. Le stade 2 associe un pincement net à des ostéophytes évidents. Le stade 3 se caractérise par un pincement marqué, une sclérose sous-chondrale et des ostéophytes multiples. Le stade 4 correspond à une disparition quasi complète de l'interligne articulaire avec des remaniements osseux importants.
Une évolution imprévisible
L'un des aspects les plus déroutants de l'arthrose est l'imprévisibilité de son évolution. Certains patients restent stables pendant des années au stade 2, tandis que d'autres progressent rapidement vers des stades avancés. Des facteurs comme le surpoids, l'instabilité articulaire, l'inflammation persistante ou le désalignement articulaire favorisent une progression plus rapide. À l'inverse, le maintien d'une activité physique adaptée, le contrôle du poids et une prise en charge précoce peuvent considérablement ralentir l'évolution.
Vivre avec l'arthrose : prise en charge et perspectives
Si l'arthrose ne se guérit pas à ce jour, de nombreuses stratégies permettent de contrôler les symptômes, de maintenir la fonction articulaire et de freiner la progression de la maladie. La prise en charge de l'arthrose est multimodale, combinant des mesures non médicamenteuses (exercice physique, perte de poids, kinésithérapie), des traitements médicamenteux (antalgiques, anti-inflammatoires, injections articulaires) et, en dernier recours, la chirurgie. Pour un aperçu complet des options thérapeutiques, consultez notre guide sur le traitement de l'arthrose.
L'activité physique : un pilier incontournable
Contrairement à l'idée reçue selon laquelle il faudrait « ménager » une articulation arthrosique, l'activité physique régulière et adaptée est le traitement non médicamenteux le plus efficace contre l'arthrose. Le mouvement nourrit le cartilage en facilitant la diffusion des nutriments contenus dans le liquide synovial. Il renforce les muscles périarticulaires, ce qui stabilise et protège l'articulation. Il améliore la souplesse, la proprioception et réduit la douleur. Des exercices spécifiques pour le genou arthrosique ont montré des bénéfices comparables à ceux de certains médicaments antidouleur.
Les traitements médicamenteux et les approches complémentaires
Le paracétamol reste l'antalgique de première intention, bien que son efficacité soit modeste dans l'arthrose. Les anti-inflammatoires non stéroïdiens (AINS) sont utiles lors des poussées inflammatoires, mais leur usage prolongé est limité par leurs effets secondaires (digestifs, cardiovasculaires, rénaux). Les injections intra-articulaires de corticoïdes apportent un soulagement temporaire lors des crises. L'acide hyaluronique injecté dans l'articulation (viscosupplémentation) est proposé dans la gonarthrose lorsque les autres traitements sont insuffisants.
De nombreux patients se tournent vers des approches complémentaires : phytothérapie, compléments alimentaires (glucosamine, chondroïtine, curcuma), acupuncture, thermalisme. Si certaines de ces approches offrent un bénéfice pour une partie des patients, il est important de garder un regard critique et de ne pas se laisser séduire par des promesses excessives. Nous décryptons ce sujet dans notre article sur le remède miracle contre l'arthrose.
Comprendre pour mieux agir
L'arthrose n'est pas une fatalité. En comprenant les mécanismes de cette maladie, en identifiant ses causes et ses facteurs de risque, chaque patient peut devenir acteur de sa prise en charge. Les recherches actuelles ouvrent des perspectives prometteuses, avec le développement de traitements ciblant les mécanismes biologiques de la maladie plutôt que ses seuls symptômes. Les thérapies cellulaires, les biothérapies anti-inflammatoires et les stratégies de régénération du cartilage pourraient transformer la prise en charge de l'arthrose dans les années à venir.